اکثر اطفال به طور کاملاً رسیده، سالم و آماده برای بردن به منزل، متولد می شوند. امّا متأسفانه، تعدادی از بچه ها از این الگو تبعیت نمی کنند. نوزادان نیازمند مراقبت های ویژه عبارتند از: بچه های نارس، آنهایی که هنگام تولد آسیب دیده اند، یا دارای اختلالات مادرزادی یا مشکلات تنفسی هستند، و نوزادان مادران معتاد.
بچه های نارس
بچه ای که زودتر از موعد متولد شده، فرصت کافی برای تکامل سیستم های ضروری برای حیات نداشته است. اطفال نارس عموماً نیازمند مونیتورینگ و حمایت قلبی تنفسی هستند.تعبیر بچه نارس، عموماً به نوزادی اطلاق می شود که قبل از هفته ۳۷ بارداری به دنیا آمده است. واژه نارس ممکن است مایه نگرانی برخی از مادران باردار شود، زیرا تا همین چند وقت پیش، موارد مرگ و میر اطفال نارس بسیار بیشتر از بچه های کاملاً رسیده (سر موعد به دنیا آمده) بود. امّا پیشرفت های سال های اخیر در زمینۀ مراقبت از نوزادان نارس و کم وزن، شانس بقاء را در اینها به طور چشمگیری بهبود بخشیده است.
عوامل خطرساز
عوامل بسیاری در نارس به دنیا آمدن طفل دخیل هستند. زنهایی که سوء تغذیه دارند، کم خون هستند یا فاقد مراقبت های قبل از زایمان بوده یا به میزان محدودی از آن برخوردار شده اند، به احتمال بیشتری، بچه نارس به دنیا می آورند. سابقۀ ناباروری، مرده زایی و زایمان زودرس در گذشته می تواند شانس تولد زود هنگام را افزایش دهد؛ همان گونه که حاملگی در دوران نوجوانی یا سیگار کشیدن در طول حاملگی هم این احتمال را بیشتر می کنند.
 شکل ۸-۱۲٫ بعد از خروج از کانال زایمانی در بیشتر نوزادان تورمی روی پوست سر ایجاد می شود (چپ). این تورم خطری ندارد و معمولاً در عرض چند روز برطرف شده و سر بچه شکل طبیعی خود را باز می یابد (راست).
شکل ۸-۱۲٫ بعد از خروج از کانال زایمانی در بیشتر نوزادان تورمی روی پوست سر ایجاد می شود (چپ). این تورم خطری ندارد و معمولاً در عرض چند روز برطرف شده و سر بچه شکل طبیعی خود را باز می یابد (راست).
اغلب اوقات، درد و زایمان زودرس از عواملی مثل جدایی زود هنگام جفت، ناهنجاری های رحم یا سرویکس (گردن رحم) ناتوان از تحمل وزن جنین در حال رشد، نشأت می گیرد. به علاوه، عفونت های شدید دستگاه ادراری تناسلی در مادر می تواند منجر به زایمان زودرس شود. برای کاهش احتمال زایمان زودرس، باید به شکل منظم و زود به زود، تحت مراقبت های قبل از زایمان قرار گیرد.
زایمان زودرس
اگر دچار درد زود هنگام حاملگی شوید، تصمیم گیری برای ختم حاملگی کار سهل و آسانی نیست. پزشک می تواند سلامتی شما و بچه داخل شکمتان، نحوه عملکرد جفت و جنین، خطر ایجاد عفونت و مدت حاملگی و سن جنین را ارزیابی کند.پس از مدنظر قرار دادن این عوامل، پزشک می تواند بررسی کند که آیا به توقف زایمان زودرس اقدام کند یا نه و اینکه چه تلاش هایی در این راستا می توان انجام داد. مداخلات پزشکی می تواند شامل استراحت، سرم و دارو برای کمک به متوقف ساختن زایمان زودرس باشد. ممکن است برای پیشگیری از خطر عفونت در شما و جنین، آنتی بیوتیک هم تجویز شود.بچه هایی که پس از ۲۳ هفته حاملگی متولد می شوند، شانس زیادی برای زنده ماندن به کمک مراقبت های ویژه نوزادی دارند. به عنوان یک اصل، هر چه بیشتر بچه در رحم مادر باشد، برای زندگی در خارج از رحم مجهزتر می شود، ضمن اینکه عوارض کمتری در انتظار اوست و معلولیت های درازمدت هم نخواهد داشت.اگر کیسه آب شما پاره شده است، نمونه ای از مایع آمینوتیک می تواند رسیده یا نارس بودن ریه جنین را پیش بینی کرده و تعیین کند آیا عفونتی در مایع آمینوتیک وجود دارد یا خیر. امّا اگر کیسه آب پاره نشده باشد، می توان مایع آمینوتیک را به روش آمینو سنتز نمونه گیری کرد. اگر ریه های جنین به اندازه کافی رشد نکرده باشد، ممکن است به شما ترکیبات استروئید تجویز شود تا فرایند رشد و تکامل ریه های جنین، قبل از تولد تسریع شود.
عوارض
یکی از جدی ترین و شایع ترین عوارض تولد زودرس، ریه های تکامل نیافته است. بچه ای که مشکل تنفسی دارد ممکن است نیاز به حمایت تنفسی با استفاده از یک وانتیلاتور داشته باشد. وانتیلاتور یا دستگاه تنفس مصنوعی به لوله ای وصل می شود که داخل نای (تراشه) قرار گرفته. هدف از این کار حفظ اکسیژن کافی ر خون، جریان خون و تغذیه نوزاد تا زمان تکامل ریه هاست.سایر مشکلات مرتبط با تولد زودهنگام عبارتند از: مشکلات قلبی، خونریزی مغزی، سینه پهلو، پایین بودن غلظت قند خون (هیپوگلیسمی)، کم خونی و عفونت.مجموعۀ چربی بسیار کم بدن و پوست نارس، مانع از حفظ دمای طبیعی بدن توسط طفل نارس می شوند. بچه های نارس به بخش مراقبت های ویژه منتقل می شوند و در آنجا برای کمک به حفظ دمای بدن داخل گرمکن یا انکوباتور قرار می گیرند.
تغذیه
نوزادان نارس غالباً ابتدا از راه وریدی تغذیه می شوند. به این روش تغذیه کاملاً غیر خوراکی (TPN)
[1] اطلاق می شود و تا زمانی که وضعیت بچه روبراه تر شود و بتواند شیر مادر و یا شیر خشک بخورد ادامه می یابد. در بسیاری از بچه های نارس هم رفلکس مکیدن هنوز تکامل نیافته یا آن قدر ضعیف هستند که نمی توانند مک بزند. این کودکان به وسیله لوله ای که از طریق دهان (بینی) داخل معده می گردد، تغذیه می شوند. بعد از طریق این مراحل، نوزاد شروع به تغذیه از سینه مادر یا شیشه می کند. آنتی بادهای موجود در شیر مادر برای بچه های نارس بسیار حائز اهمیت هستند.
انس و الفت
روندی که امروزه در بخش نوزادان بیمارستانها وجود دارد، مبتنی بر تماس و مداخله بیشتر والدین در امور بچه است . پدر و مادرها تشویق و ترغیب میشوند تا اوقات بیشتری را با فرزند خود سپری کنند و حتی در مواقعی که به دلیل وجود لولهها، سیمها یا دیگر تجهیزات امکان در آغوش گرفتن بچه بهراحتی وجود ندارد لااقل به او دست بزنند و او را نوازش کنند. هر زمان که امکان داشته پدر و مادر ترغیب میشوند تا به بچه غذا داده و پوشکش را عوض کنند. برخی از پدر و مادرها همراه خود کتاب میآورند و برای بچه میخوانند یا ساز میزنند.
آسیب زایمانی
آسیب زایمانی، گزند یا صدمهای است که هنگام وضع حمل به بچه وارد میشود. اکثر اوقات این آسیب علیرغم بهترین مراقبتهای مامائی اتفاق میافتند.شرایط خاصی وجود دارد که امکان آسیبها و صدمات زایمانی را بیشتر میکند. نارس بودن بچه، وضعیت غیرطبیعی جنین در رحم، حاملگی طول کشیده، بیش از حد بزرگ بودن جنین و کوچک بودن لگن مادر ازجمله شرایطی هستند که میتوانند خطر صدمات زایمانی را افزایش دهند.گاهی اوقات فورسپسها باعث وارد آمدن صدمه به نوزاد میشوند. از فورسپسها برای کمک به زایمان طبیعی دشوار استفاده میشود. صدمات ناشی از فورسپسها عموماً جزئی و شامل خراشهایی در ناحیه سر یا پوست سر میباشند. زایمان با فورسپس اغلب ایمنترین راه پایان دادن به وضع حمل است که ممکن است جان مادر یا بچه را تهدید کند.تکنیک دیگری که برای تسهیل زایمانهای سخت به کار میرود وکیوم است. در این روش کلاهی لاستیکی یا پلاستیکی روی سر بچهای که داخل کانال زایمانی است گذاشته میشود. پزشک دستگاه ساکشن یا مکش را روشن کرده و برای تسهیل خروج بچه از داخلی کانال، آرام دسته وکیوم را میکشد. در روشهای جدید با جلوگیری از مکش بیش از حد، بچه را از آسیب و صدمه احتمالی در امان نگاه میدارند.
بعضی از آسیبها و صدمات زایمانی شایع عبارتند از:تورم پوست سر
تورم یا باد کردن بافتهای پوست سر (کاپوت سوکسدانئوم)، به دلیل فشار بر سری، هنگام عبوراز کانال زایمانی روی میدهد. این تورم معمولاً پس از چند روز از بین میرود و خیلی زود سر بچه شکل طبیعی خود را باز مییابد.
خون مردگی زیر پوست سر
خون مردگی زیر پوست سر (سفالوهماتوم) به دلیل خونریزی محدود ایجاد میشود. تورم ناشی از آن معمولاً تا چند ساعت پس از زایمان قابل رؤیت نیست. این نوع صدمه زایمانی معمولاً در عرضر ۲ هفته تا ۳ ماه برطرف میگردد. درمان هم بهندرت لازم میشود.
شکستنگی استخوان ترقوه
شکستگی ترقوه (کلاویکول)، شایعترین آسیب استخوانی هنگام زایمانی و وضع حمل است، به ویژه وقتی مشکلی در خروج کتف بچه وجود داشته باشد. بچههایی که دچار این صدمه شده است نمیتواند به راحتی دست طرف آسیب دیده را حرکت دهد. شکستگی این استخوان با سرعت شگفت آوری در نوزاد جوش میخورد. معمولاً تنها درمانی لازم، تسکین درد است.
دررفتگی تیغه بینی
دررفتگی تیغه بینی، یعنی غضروف مابین سوراخهای بینی، میتواند منجر به عدم تقارن و پهن شدگی بینی شود. طفل ممکن است. مشکلاتی در شیرخوردن یا نفس کشیدن از راه بینی داشته باشد. پهن شدگی بینی اکثر اوقات خود به خود برطرف میشود. امّا اگر این پهن شدگی خیلی شدید باشد، ممکن است برای جا انداختن تیغه در رفته نیاز به یک عملی محدود باشد.
فلج عصب صورتی
فشار بر عصب صورت حین زایمان یا وضع حمل میتواند باعث ضعف یا فقدان حرکت عضلات صورت شود. این عارضه ممکن است یک طرف صورت بچه را کاملاً درگیر کند. وقتی بچه گریه میکند، طرف مبتلا حرکت نمیکند و دهان به یک طرف کشیده میشود. چشم طرف مبتلا بسته نمیشود و گوشه دهان به پایین ول شده است. بهبود این عارضه معمولاً سریع و کامل است.
مشکلات تنفسی
هنگام تولد، یک نوزاد بایستی سریعاً ریهها را پر از هوا کرده و در عین حال مایعات و ترشحات داخلی آنها را پاک کند. همزمان، لازم است که طفل جریان خون را به داخل ریهها افزایش دهد.نوزاد باید بدون اینکه هنگام بازدم ریههایش کاملا روی هم بخوابند، تنفس کند. اکثر نوزادان رسیده قادر به انجام چنین کاری هستند زیرا ریهها فرصت تکامل داشته اند و دارای مقادیر کافی مایعی موسوم به سورفاکتانت میباشند. سورفاکتانت به کاهش کشش سطحی کمک کرده و از روی هم خوابیدن حبابچههایهوایی ریه جلوگیری میکند. اما بسیاری از اطفال نارس و حتی برخی از بچههای کاملا رسیده مشکلاتی در زمینه تنفس دارند. زیرا ریههای آنها در ابتدا فاقد سورفاکسالیت است. مشکلات تنفسی در نوزادان عبارتند از:
سندروم زجر تنفسی
مشخصه سندرم زجر تنفسی (RDS)، اشکال در نفس کشیدن است؛ تنفسی که خشن و نامنظم همراه با خرخر، بازشدگی پرههای بینی و شاید کبودی پوست میباشد. RDS تشخیص ویژهای است که به فقدان سورفاکتانت اشاره دارد. شدت RDS با سن جنین و وزن موقع تولد نوزاد ارتباط معکوس دارد. یعنی هر چه یک نوزاد کوچک تر و نارس تر باشد شانس RDS در او بیشتر خواهد بود. این عارضه در نوزادان کاملا رسیده بهندرت دیده میشوند و در سفیدپوستان هم بیشتر از سیاهان مشاهده میشود.RDS، عموما چند دقیقه بعد از تولد تشخیص داده میشود. در برخی از اطفال زجر تنفسی آن چنان شدید است که بچه به احیاء نیاز دارد. یک آزمایش خون و عکس رادیوگرافی از قفسه سینه تشخیص را مسجل میکند.اگر بچه شما با RDS متولد شده، ممکن است لازم باشد او را در بخش مراقبتهای ویژه نگهداری کنند تا علائم حیاتی اش به شکل پیدرپی و دائم زیر نظر گرفته شود، تغذیه و مایعات به صورت وریدی به بچه داده میشود. برخی از بچهها هم نیاز به کمک تنفسی دارند. برای این کار لولهایی را که یک سرش به دستگاه تنفس مصنوعی وصل است از راه دهان وارد لوله تراشه (تایی) نوزاد میکنند. در برخی از بچهها هم لولهای را داخلی بینی میکنند یا ماسکی را روی صورت قرار میدهند تا به کمک آن فشار هوایی مثبتی را به طور بی وقفه وارد ریه نوزاد کنند.در نوزادان مبتلا به RDS شدید ممکن است سورفاکتانت را مستقیماً به داخل ریهها تزریق کنند. سایر داروهای مصرفی در نوزادان مبتلا به RDS عبارتنداز: داروهای ادرارآور برای افزایش دفع ادرار و خلاصی بدن از آب غیرضروری موجود در ریهها کورتیکواستروئیدها برای کاهش التهاب در ریهها، داروهای برونکودیلاتور (متسع کننده راههای هوایی) برای کاهش خس خس و تئوفیلین یا کافئین برای تحریک تنفس.هدف از مراقبت اطفال مبتلا به سندرم زجر تنفسی در امان نگه داشتن آنها از عوارض، تا هنگام تکامل ریه هاست. به یمن ظهور بخشهای تخصصی نوزادان و تربیت پزشکان فوق تخصص در این رشته (نئوناتولوژیست)، پرستاران، و نفس درمان گران، میزان مرگ و میر اطفال مبتلا به RDS روز به روز در حال کاهش است.درمان بستگی به اندازه این نقص دارد. چنانچه اقدامات دارویی موفقیتآمیز نباشند، نوعی عمل جراحی برای بستن این نقص تا قبل از یک سالگی صورت میگیرد.
نقص دیواره بین دهلیزی
نقص دیواره بین دهلیزی (ASD) سوراخی است در بالای قلب، بین حجرههای فوقانی (دهلیزها) که باعث غیرطبیعی شدن جریان خون میشود. این عارضه در دختربچهها شایعتر است، و اغلب در کودکان مبتلا به سندرم داون دیده میشود. ASD، ۸ الی ۱۳ درصد بیماریهای مادرزادی قلبی را تشکیل میدهد. کودکان مبتلا به این بیماری، اغلب هیچ نشانهایی ندارند. درمان انتخابی عمل جراحی است که عموما در حدود ۴ سالگی انجام میشود.
بازماندن مجرای شریانی
مجرای شریانی، رگی است که در دوران جنینی از شریان ریوی به آئورت وصل میشود. این سوراخ به طور معمول بلافاصله پس از تولد بسته میشود، امّا چنانچه بسته نشود، خون، یین شریان ریوی و آئورت جریان پیدا میکند. باز ماندن مجرای شریانی (PDA) ۶ تا ۱۸ درصد بیماریهای قلبی مادرزادی را تشکیل میدهد.در بچههای نارس به دنیا آمده. این مجرا، کم پیش میآید که خود به خود بسته شود. PDA در دختربچه ها، بچههای متولد شده در ارتفاعات و در فرزندان مادرانی که در طول ۳ ماهه اول حاملگی، سرخجه (سرخک آلمانی) داشتهاند شایع تر است.وقتی این ماجرا کوچک باشد، اغلب هیچ نشانهایی وجود ندارد. امّا مجرای بزرگ باعت صداهای نجوا گونه و غیرطبیعی در قلب (murmur)، افزایش فشارخون ربوی و محدودیت رشد میشود. در یک نوزاد نارس، این مجرا، اغلب در عرض چند هفته با چند ماه خود به خود بسته میشود. در اطفالی که این ماجرا بسته نمیشود، ممکن است جراحی ضرورت پیدا کند، که البته اغلب بین سال اول و دوم زندگی صورت میگیرد.
انقباض آئورت
انقباض (کوآرکتاسیون) آئورت، منجر به افزایش فشار خون میشود. در ابتدا ممکن است هیچ نشانهای وجود نداشته باشد. انسداد قابل ملاحظه را باید قبل از ۶ سالگی با عمل جراحی برطرف کرد تا در آینده برای بچه عارضهای ایجاد نشود. در موارد شدید، ممکن است لازم باشد، عمل جراحی را حتی زودتر از اینها انجام داد.
 شکل ۱۰-۱۲ شکاف ناخواسته ای بین دو حجرۀ تحتانی قلب – نقص دیوارۀ بین بطنی (به فلش نگاه کنید) منجر به جریان خون پرفشار ریه ها می شود، در بسیاری از موارد، این نقص خود به خود برطرف می شود، اما در مواردی هم نیاز به عمل جراحی است.
شکل ۱۰-۱۲ شکاف ناخواسته ای بین دو حجرۀ تحتانی قلب – نقص دیوارۀ بین بطنی (به فلش نگاه کنید) منجر به جریان خون پرفشار ریه ها می شود، در بسیاری از موارد، این نقص خود به خود برطرف می شود، اما در مواردی هم نیاز به عمل جراحی است. تنگی آئورت
تنگی آئورت تنگی دریچهای است که خون از طریق آن قلب را به مقصد آئورت ترک میکند. تنگی شدید، که ممکن است با مشکلات تنفسی همراه باشد، عموما در همان اوایل شیرخوارگی تشخیص داده میشود. تنگی خفیف یا متوسط شاید هیج گونه نشانه قابل ملاحظهای نداشته باشد، امّا حین معاینه عادی، پزشک ممکن است متوجه یک صدای غیرطبیعی در قلب شود. این بیماری در مردان شایع تر است.برای درمان تنگی شدید به جراحی نیاز است. کودکان مبتلا به انسداد خفیف تا متوسط باید به دلیل امکان افزایش انسداد، به شکل دورهای تحت معاینه قرار گیرند.
چهارگانه فالو
چهارگانه یا تترالوژی فالو شامل: نقص بزرگ دیواره بین باطنی، انسداد جریان خون از بطن راست به شریانهای ریوی (پولمونر) و تغییر مکان آئورت به سمت راست قلب است. به علاوه بطن راست هم بزرگ است. نتیجه همه اینها کاهش جریان خون به ریههاست.علامت اصلی این اختلال کبودرنگ شدن پوست است (سیانوز)، تظاهرات چهارگانه فالو اغلب به تدریج در طول سال اول حیات آغاز میشوند. گاهی هم از همان بلو تولد این اختلال واضح و مشهود است.هدف از درمان، افزایش جریان خون ریوی است. درمان معمولی، جراحی قلب پس از دوران شیرخوارگی است. اما گاهی لازم است. این عمل سریع تر انجام شود.
تنگی پولمونر
تنگی پولمونر یا ریوی، انسداد جریان خون از قلب به شریان ریوی است. انسداد خفیفت تا متوسط شاید نشانهای در پی نداشته باشد اما انسداد شدید باعث کبودی پوست و علائمی از نارسایی قلبی میشود. در موارد شدید، امکان نارسایی احتقانی قلب در ماه اول حیات وجود دارد. کودکان مبتلا به تنگی خفیف تا متوسط میتوانند از یک زندگی طبیعی برخوردار باشند، لیکن باید به طور منظم توسط پزشک معاینه شوند، دریچههایی که تنگی شدیدتر دارند ممکن است برای بازکردن دریچه نیاز به عمل جراحی باشد.
جابه جایی عروق بزرگ
جابهجایی عروقی بزرگ، یک بیماری مرکب است که در آن دو شریان اصلی قلب جای خود را با هم عوض کردهاند. در نتیجه خونی که از سراسر بدن به قلب باز میگردد، بدون اینکه از ریهها عبور کند دوباره به بدن پمپ میشود. اطفال مبتلا به این بیماری اغلب سیاه و کبودند (شدیدا سیانوزه) و نیاز به مراقبتهای فوری دارند. برای درمان این مشکل عملهای جراحی متعددی وجود دارد.
ناهنجاریهای گوارشی و تنفسی مادرزادی
ناهنجاریهای مادرزادی در دستگاه گوارش وجود دارد، که برخی از آنها میتواند باعث انسداد ناقص یا کامل مسیر عبور غذا یا مدفوع شوند. شایع ترین انسدادها در قسمت اولی روده باریک (دوازدهه) یا بخش تحتانی دستگاه گوارش (راست روده و مقعد) دیده میشود.
تنگی پیلور
تنگی پیلور، به فشردگی خروجی معده، یعنی جایی که غنا و سایر محتویات معده از طریق آن وارد روده باریک میگردد، گفته میشود. اگرچه علت دقیق آن مشخص نیست، امّا یک سابقه خانوادگی از این بیماری میتواند عاملی در پیدایش آن باشد. تنگی پیلور بیشتر در پسربچهها دیده میشود و تقریباً از هر ۴۰۰۰ بچه یک نقر به این بیماری مبتلاست.اگر بچه شما تنگی پیلور داشته باشد، نشانههای آن معمولاً در هفته دوم و سوم زندگی ظاهر میشوند. اولین علائم و نشانهها عبارتند از: برگشت محتویات معده به مری و احتمالاً استفراغ جهنده. بعد از اینکه یکی دو هفته از شروع علائم گذشته، طفل شروع به استفراغهای پرقدرت (استفراغ جهنده) میکند. بهندرت، استفراغ حاوی خون است. این استفراغها معمولاً حین یا کمی بعد از خوردن اتفاق میافتند.اما ممکن است با چند ساعت تاخیر همراه باشد. پس از استفراغ بچه گرسنه میشود و دوباره شیر میخواهد.بچه مبتلا به تنگی پیلور، مدفوع بسیار کمی دارد، زیرا غذای کمی به رودهها میرسد. بچه کاهش وزن پیدا کرده و دهیدره میشود (یعنی آب بدنش از دست میرود). چشمهای بچه گود افتاده، و گونه هایش چروکیده میشود. اطفال مبتلا به تنگی پیلور ممکن است ناراحت و رنجور به بار آیند اما چندان درد و رنجی تحمل نمیکنند.تنگی پیلور را معمولاً میتوان از سابقه تغذیهای بچه و یافتن یکی توده پیلوری در معاینه شکم، تشخیص داد. گاهی هم سونوگرافی انجام میشود. این بیماری معمولاً به دنبال جایگزین کردن مایعات از دست رفته بدن با سرم، نیاز به عمل جراحی دارد. در عرض ۶ ساعت پس از عمل، بچهها معمولاً قادر به از سرگیری تغذیه خوراکی هستند. مقدار تحمل غذا (شیر) به تدریج افزایش مییابد. اکثر بچهها در حدود ۲ روز پس از عمل میتوانند به خانه برگردند. یک رویکرد غیرجراحی با استفاده از آندوسکوبی، میتواند گزینه دیگر باشد. در این روش، تنگی را با بالونی که توسط آندوسکوپ به ناحیه تنگی هدایت میشود متسع میکنند. پیش آگهی و عاقبت بچههای مبتلا به تنگی پیلور عموماً بسیار خوب است و بستگی به این دارد که چقدر زود تشخیص صورت گرفته باشد و وضع سلامت کلی چگونه باشد.
 شکل ۱۱-۱۲ تنگی پیلور ، به باریک شدن خروجی معده (پیلور ) که محتویات معده از طریق آن به روده باریک منتقل می شود، اطلاق می شود. این حالت معمولاً نیاز به عمل جراحی دارد.
شکل ۱۱-۱۲ تنگی پیلور ، به باریک شدن خروجی معده (پیلور ) که محتویات معده از طریق آن به روده باریک منتقل می شود، اطلاق می شود. این حالت معمولاً نیاز به عمل جراحی دارد. آترزی مری
در نوزادی که با آترزی یا انسداد مادرزادی مری متولد میشود، لولهایی که حلق را به معده وصل میکند (مری)، اتصال و ارتباط کاملی ندارد. این حالت ممکن است با ناهنجاریهای دیگری همراه باشد، که اغلب مربوط به لولههایی است که حنجره را به ریهها وصل میکند (نای).علائم و نشانههای آترزی مری اغلب خیلی زود پس از تولد تشخیص داده میشوند، ممکن است به شکل غیرطبیعی ترشحات زیادی از دهان نوزاد خارج شود. ممکن است دچار خفگی شود، سرفه کند یا وقتی شیر میخورد سیاه و کبود شود. بچههای مبتلا به انسداد مری باید تحت عمل جراحی قرار گیرند. اگر قسمت رشد نکرده مری کوتاه باشد، ترمیم جراحی را میتوان بلافاصله انجام داد. امّا اگر دراز باشد، قبل از عمل جراحی ترمیمی باید به مری فرصت رشد و نمو بیشتری داده شود. در این حالت برای تغذیه نوزاد، موقتا لولهای از طریق جدار شکم داخل معده گذاشته میشود.
آترزی صفراوی
آترزی صفراوی، انسداد مادرزادی مجاری صفراوی است. به طور تخمینی از هر ۱۵۰۰۰ نوزاد، یکی را مبتلا میکند. اطفال مبتلا به آترزی صفراوی دارای زردی دائمی و افزایشی وقوع دیگر ناهنجاریهای شکم میباشند. مدفوع آنها رنگ پریده یا سفید و کبدشان بزرگ است.اگر بچهای دچار آترزی صفراوی باشد، پزشک او ممکن است نوعی عمل جراحی موسوم به "عمل کسائی" را پیشنهاد کند که طی آن، کبد را از راه میان بر (با چشم پوشی از مجاری مسدود) به روده باریک متصل میکنند. کودکان مبتلا به آترزی صفراوی اغلب حتی بعد از جراحی دچار التهاب دائمی کبد هستند. برخی هم ممکن است در نهایت نیاز به پیوند کبد پیدا کنند.
آترزی رودهای
اثرزی یا انسداد مادرزادی روده ممکن است در هر نقطهای از رودهها دیده شود. گاهی انسداد در قسمت فوقانی روده، درست بعد از خروجی معده یا در بخش فوقانی روده باریک ایجاد میشود. این انسداد باعث استفراغ میگردد که معمولاً بی وقفه است و حتی بعد از دست کشیدن از غذاخوردن هم ادامه پیدا میکند. بچهای که دچار انسداد بخش تحتانی روده باریک یا روده بزرگ شده ممکن است دچار اتساع شکم و اغلب مدتی پس از آن استفراغ شود. استفراغ صفراوی (ماده سبز مایل به زرد) همیشه باید توسط پزشک مورد بررسی قرار گیرد.طفل مبتلا به انسداد روده عموما اجابت مزاج ندارد، هر چند، اگر انسداد در قسمت هایی بالایی روده باریک باشد ممکن است میکونیوم (اولین دفع قیری رنگ) در روزهای اولی زندگی از بچه دفع شود. انسداد ممکن است ناقص یا کامل باشد. چنانچه بچه دچار انسداد ناقص باشد، نشانهها ممکن است بالافاصله ظاهر نشوند.درمان بستگی به نوع انسداد دارد. یک انسداد کامل برای پیشگیری از عوارض جدی نیاز به جراحی فوری دارد. یک انسداد ناقص هم ممکن است به جراحی نیاز داشته باشد، امّا انسدادهای جزئی احتیاج به اقدام جراحی ندارند. با تشخیص فوری و درمان صحیح، اکثر نوزادان مبتلا به طور کاملی بهبود پیدا میکنند.
بیماری هیرشپرونگ
نوزادی که یا بیماری هیرشپرونگی به دنیا میآید، به تدریج دچار بزرگی (یا اتساع) غیرطبیعی روده بزرگ میشود. این بیماری، که به آن مگاکولون مادرزادی هم میگویند، ناشی از نارسایی عضلات روده بزرگ در هدایت مدفوع به سمت مقعد میباشد. بیماری هیرشیروانگ در حدود ۲۵ درصد موارد انسداد روده را به خود اختصاص میدهد.علائم اولیه ممکن است شامل: تأخیر یا عدم دفع مکونیوم یا اجابت مزاج، استفراغ و اتساع شکم باشد. به دنبال معاینه راست روده (معاینه انگشتی) بچه ممکن است مدفوع زیادی داشته باشد، از دست رفتن آب بدن دهیدره شدن) و کاهش وزن هم شایع هستند. بسیاری از اطفال مبتلا به بیماری هیرشیروانگ به طور متناوبی دچار یبوست و اسهال میشوند.آغاز درمان هیرشپرونگ، معمولاً با عمل است، که طی آن سوراخی در خارج شکم (کولوستومی) ایجاد میگردد، به گونهایی که مدفوع میتواند به داخل یک کیسه یکبار مصرف انباشته شود. البته این یک اقدام موقت است. این سوراخ طی عمل دیگری که در سن ۱۲ تا ۱۸ ماهگی برای برداشتن بخش غیرطبیعی و اتصال مجدد روده بزرگ انجام میگیرد، مجدداً بسته میشود. درمان فوق الذکر در به حالت طبیعی بازگرداندن اجابت مزاج بسیار موفقیتآمیز است. هرچند تداوم دورههای اسهال یا یبوست ممکن است گاهی مشکل ساز باشد.
مقعد بسته
ناهنجاریهای مادرزادی مقعد و راست روده چندان شایع نیستند و شیوع آنها ۱ در ۵۰۰۰ است. در کودکان متولد شده با ناهنجاریهای مقعد و راست روده، احتمال وقوع سایر نقایص مادرزادی مثل ناهنجاریهای دستگاه ادراری تناسلی نیز بیشتر است.در نوزادان متولد شده با مقعد بسته، امکان خروج مدفوع وجود ندارد. این نقص مادرزادی گاهی به سادگی با یک معاینه تشخیص داده میشود یا چنانچه بعد از گذشت چند روز نوزاد هنوز مکونیوم دفع نکرده باشد، پزشک به این بیماری مشکوک میشود.درمان بستگی به محل انسداد دارد. اگر سوراخ مقعد فقط تنگ شده باشد، میتوان با استفاده از ابزاری آن را گشاد کرد. اما جراحی رایجتر است. در واقع هر چه انسداد بالاتر باشد، عمل جراحی هم بزرگ تر خواهد بود. در برخی از کودکان احتیاج به بازسازی کامل مقعد است. بقیه نیاز به ایجاد سوراخی موقت در خارج بدن (کولوستومی) برای ۶ تا ۱۲ ماه اول زندگی دارند.کودکانی که دچار انسداد تحتانی مقعد هستند، عموماً بعد از عملی جراحی بهتر میشوند و اجابت مزاج طبیعی پیدا میکنند. وقتی انسداد بالاتر باشد، ممکن است مقادیری از مدفوع به صورت غیرارادی دفع شود.
فتق دیافراگمی
فتق دیافراگمی هنگامی ایجاد میشود که سوراخی در دیافراگم به محتویات داخل شکم اجازه ورود به حفره سینه رامی دهد. در حالات شدید کل معده و قسمت اعظم رودهها میتوانند قلب و ریهها را تحت فشار قرار داده و باعث جابهجایی آنها شوند.این بیماری معمولاً وضعیت مرگباری را اندکی پس از تولد ایجاد میکند و نیاز به جراحی اورژانسی دارد. نوع نادر و تأخیری فتق دیافراگمی نیز ممکن است در بچههایی که دچار استفراغ، قولنج شدید، ناراحتی پس از شیرخوردن و یبوست میشود مدنظر قرار گیرد. در موارد بسیار نادر این بیماری فقط با چند نشانه جزئی تظاهر میکند و به طور اتفاقی در عکس رادیوگرافی کشف میشود.
اُمفالوسل و گاستروشیزی
در طول رشد و تکامل طبیعی جنین، اعضا، داخل شکم ابتدا در خارج از حفره شکم تکامل مییابند و بعد به ترتیب به داخل شکم حرکت میکنند. در اُمفالوسل و گاستروشیزی، یک یا چند عضو شکمی (رودهها، معده، کبد و طحال ) هنگام تولید خارج از شکم باقی میمانند.هنگامی که عضو با اعضایی در یک پوشش بافتی محافظ از ناف بیرون میزنند به این حالت اُمفالوسل گفته میشود. و هنگامی که این اعضاء از طریق سوراخی در کنار ناف بیرون بزنند به آن گاستروشیزی گفته میشود. در این حالت، اعضا پوشش محافظ ندارند و ممکن است آسیب جددی دیده باشند. برای هر دو حالت بایستی بلافاصله جراحی صورت گیرد و البته بهبود ممکن است سیر کند و آرامی داشته باشد.
آمفیزم مادرزادی
آمفیزم مادرزادی (آمفیزم شیرخواران) زمانی اتفاق میافتد که بخشی از ریه درست و طبیعی تکامل نیافته باشد. هوا وارد ریه طفل میشود اما برای خارج شدن با مشکل روبرو است. بخش درگیر ریه پر از هوا میشود و هوا ممکن است به داخل فضای مجاور ریه نشت پیدا کند. در اکثر موارد، تنها یک لوب درگیر است که آن هم معمولاً لوب فوقانی است.آمفیزم، لوبی مادرزادی، تقریباً همیشه در ۲ هفته اول زندگی تشخیص داده میشود. علائم و نشانههای آن عبارتنداز: تنگی نفس مداوم به همراه خس خس و کبودی لبها و بستر ناخنهای دست (سیانوز). در اکثر مواقع، علتی برای آن پیدا نمیشود. ممکن است ریههای طفل کاملاً تکامل نیافته باشند، یا راه هوایی را مسدود کرده باشد. یک عکس رادیوگرافی از قفسه سینه، پرهوایی را در لوب درگیر ریه نشان میدهد و ممکن است پرده از انسدادی در یکی از مجاری هوایی بردارد. چنانچه نشانههای بیماری در طفل شدید باشند، برداشتن لوب درگیر ضرورت پیدا میکند.
 شکل ۸-۱۲٫ بعد از خروج از کانال زایمانی در بیشتر نوزادان تورمی روی پوست سر ایجاد می شود (چپ). این تورم خطری ندارد و معمولاً در عرض چند روز برطرف شده و سر بچه شکل طبیعی خود را باز می یابد (راست).
شکل ۸-۱۲٫ بعد از خروج از کانال زایمانی در بیشتر نوزادان تورمی روی پوست سر ایجاد می شود (چپ). این تورم خطری ندارد و معمولاً در عرض چند روز برطرف شده و سر بچه شکل طبیعی خود را باز می یابد (راست).  شکل ۱۰-۱۲ شکاف ناخواسته ای بین دو حجرۀ تحتانی قلب – نقص دیوارۀ بین بطنی (به فلش نگاه کنید) منجر به جریان خون پرفشار ریه ها می شود، در بسیاری از موارد، این نقص خود به خود برطرف می شود، اما در مواردی هم نیاز به عمل جراحی است.
شکل ۱۰-۱۲ شکاف ناخواسته ای بین دو حجرۀ تحتانی قلب – نقص دیوارۀ بین بطنی (به فلش نگاه کنید) منجر به جریان خون پرفشار ریه ها می شود، در بسیاری از موارد، این نقص خود به خود برطرف می شود، اما در مواردی هم نیاز به عمل جراحی است. 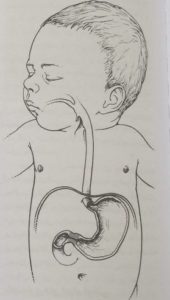 شکل ۱۱-۱۲ تنگی پیلور ، به باریک شدن خروجی معده (پیلور ) که محتویات معده از طریق آن به روده باریک منتقل می شود، اطلاق می شود. این حالت معمولاً نیاز به عمل جراحی دارد.
شکل ۱۱-۱۲ تنگی پیلور ، به باریک شدن خروجی معده (پیلور ) که محتویات معده از طریق آن به روده باریک منتقل می شود، اطلاق می شود. این حالت معمولاً نیاز به عمل جراحی دارد.